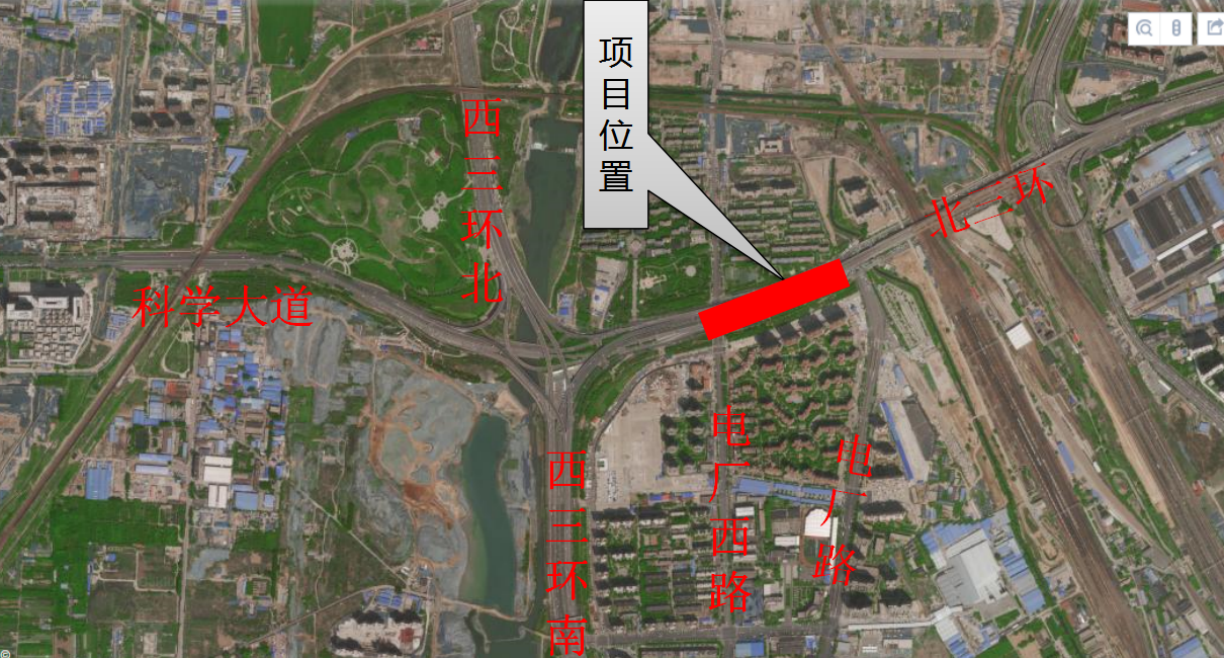
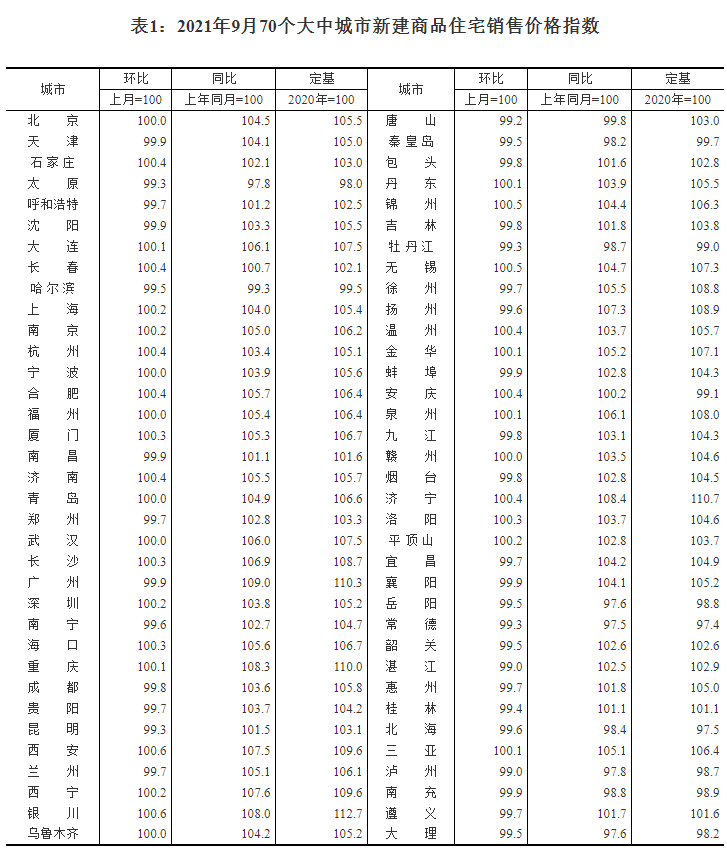
高血压不等于高血压病
人们对高血压并不陌生,但可能很少有人知道,“高血压”和“高血压病”虽一字之差,却略有不同。临床上有时也会对高血压和高血压病有所混淆。
凡是血压超过140/90毫米汞柱,就可看作是不正常升高,且达到高血压标准。导致血压升高的因素很多,比如心肌缺血、肾动脉狭窄、主动脉狭窄、血管狭窄等,是原发高血压;其他一些非血管疾病,如甲状腺功能障碍、睡眠呼吸暂停综合征等,也可能导致血压升高,为继发高血压。无论原发还是继发,只要是能找到原因的血压升高,都叫高血压,表明的是一种状态;高血压病则是指无法找到明确原因的血压升高。这两者在概念上有差异,临床治疗中也有不同,前者可以对因施治,后者则只能依靠药物缓解症状。【详细】
癌前病变未必变成癌
癌症的发生发展包括三个阶段,即癌前病变、原位癌和浸润癌。其中,癌前病变是指继续发展下去有癌变可能的某些病变。它并不是癌,因此不应将癌前病变与癌等同起来。
癌前病变是由良性病变向恶性病变过渡的中间阶段。大多数癌前病变发展成癌,需要数年甚至数十年的时间。癌前病变与癌的关系,有点类似鸡蛋和小鸡。只有在相应的孵化条件下,鸡蛋才有可能孵出小鸡。因此,发现癌前病变不仅不是坏事,还是一件值得庆幸的事情。因为癌前病变是可逆的,我们可以在它演变成癌症之前及早地进行干预和阻断,最大程度规避患癌风险。
慢性萎缩性胃炎。病理上发生慢性萎缩性胃炎时,胃黏膜萎缩被肠的上皮细胞取代,即肠化生;炎症继续演变,细胞生长不典型,即为间变;至细胞增生,可致癌变。慢性萎缩性胃炎临床表现仅为上腹饱胀、嗳气、食欲不振等消化不良症状,通过胃镜检查及活检可以确诊,只要在慢性期及时接受正规治疗,通常不会癌变。
子宫颈慢性炎症。组织学上,子宫颈的柱状上皮很容易受到感染,在长期慢性炎症的刺激下,子宫颈管增生而来的柱状上皮可发生非典型增生,其中一部分最终会发展为癌,不过这种发展转变过程比较缓慢。30岁以后,每年进行HPV(人乳头状瘤病毒)检查,通过及时治疗可以预防宫颈癌的发生。
结直肠多发性腺瘤性息肉。一般来说,组织学上属于腺瘤型息肉、宽基广蒂息肉、直径超过2厘米的大型息肉或短期内生长迅速的息肉,相对更易癌变。通过肠镜检查及活检确诊后,可进行肠镜下切除,但需定期复查,警惕癌变。
除上述疾病外,黏膜白斑、交界痣、肝硬化、乳腺囊腺病、隐睾、经久不愈的溃疡和疤痕等,都是常见的癌前病变。因此,应养成定期检查身体的好习惯,“防癌于未然”。鸡蛋的未来不一定是小鸡,癌前病变的未来也不一定是癌。【详细】
心跳快慢不能与心脏病划等号
心跳频率是评判心脏状态的基本指标之一。正常情况下,成年人的静息心跳次数在每分钟60~100次属正常范围,超出100次或少于60次,都被认为是非正常状态,医学上分别诊断为“心动过速”和“心动过缓”。但心跳偏快或偏慢能预示患了心血管病吗?
众所周知,除疾病能改变心跳频率外,还有很多情况可以造成心跳速度的变化。比如,人在运动时比安静时心跳要快些,女性比男性心跳得快些,儿童比成年人心跳快些,运动员因为经常锻炼,心跳有时可以达到每分钟50次左右,这些都属于正常现象。
心率指标的所谓“非正常”,有些也确实与疾病有关,但不可一概归类为与心脏疾病相关。以心跳每分钟超过100次,即“心动过速”为例,它并不是病名,而是一个症状。心动过速分生理性、药物性、病理性三种,除了心脏本身有病,如各种类型的心脏病、心肌炎、心力衰竭等,其他原因如贫血、发热、急慢性感染、休克、甲状腺机能亢进,煤气中毒等,也会引起心动过速。正常人在运动、重体力劳动或情绪激动、兴奋、焦虑时,服烈酒、浓茶、浓咖啡或吸烟过多以及服用了某些药物等,都可使心跳加速。
“心动过缓”或者“心跳过慢”的病因也很多,分病理性及生理性两种。生理性窦性心动过缓者,心率及脉搏每分钟50~60次属正常现象,不用治疗,常见于正常人睡眠中或体力活动较多的人。而冠心病、心肌病以及老人心脏传导系统退行性病变引起的心跳变慢,有时每分钟只跳30次或40次;迷走神经功能兴奋,可对心脏起到抑制作用,令心跳减慢;服用某些药物,如β-受体阻滞剂、利血平、胍乙啶、吗啡、洋地黄、奎尼丁、利多卡因、乙胺碘呋酮、异搏定、新斯的明、麻醉药等,则可引起窦性心动过缓。此外,一些全身性疾病如甲状腺机能减退、阻塞性黄疸、颅内压增高、高血钾、碱中毒、抑郁症等,同样会影响到心跳速度,造成心动过缓。
因此,简单地以心跳快慢来判断是否患有心血管病不可取。患心血管病可以影响到心跳快慢,但心跳快慢不能说明一定是得了心血管病。同样,心率一直偏快的人也未必比其他人更易得心脏病。【详细】
骨质疏松和增生可同时发生
临床有些患者因腰背痛到医院就诊,经检查后被诊断为骨质增生症和骨质疏松症。然而患者却被这个诊断闹得想不明白:“自己既然是骨质增生了,为何还会骨质疏松呢?”但其实骨质疏松和骨质增生是会同时发生的。
骨质疏松症是一种很常见的骨骼疾病。它是以骨量低,骨组织微结构被损坏,导致骨脆性增加,易发生骨折为特征的全身性骨病。骨质疏松症多见于绝经后女性和老年男性。流行病学调查显示,我国50岁以上人群骨质疏松症患病率女性为20.7%,男性为14.4%;60岁以上人群骨质疏松症患病率更高,女性尤为突出。除了会引起全身性酸痛不适外,其最大的危害就是容易发生骨质疏松性骨折。它是老年患者致残、致死的主要原因之一。
骨质增生就是我们常说的“骨刺”“骨赘”,是骨关节炎的临床表现之一。它是人体衰老的一种正常退化现象。到了一定年龄,人类活动较多且负重较大的关节,如颈椎、腰椎、膝关节等周围都会有不同程度的骨质增生。这些增生一般不会引起症状,也不是引起关节疼痛的主要原因,所以我们大可不必过于担心。如果增生的“骨刺”刺激到局部组织或神经,产生相应症状时,就称为“骨质增生症”,此时就需要根据病情做相应治疗。
从机制上说,骨重建由成骨细胞、破骨细胞和骨细胞等组成的骨骼基本多细胞单位实施。正常人的骨吸收和骨形成是一种动态平衡。如果因老年、绝经、药物和其他疾病等因素,使破骨细胞活性增加,成骨细胞活性下降,骨吸收多于骨形成,就会导致骨密度和骨质量下降,骨质疏松悄然发生。
骨质增生的主要形成机制有三方面:一是骨与关节退变或慢性损伤,骨质疏松、骨萎缩使关节周围的韧带松弛变性,并刺激关节周围的骨膜,导致骨质增生,这也是关节的一种代偿机制;二是骨与关节受到急性损伤,周围出现血肿及渗出物,被吸收机化而形成骨赘;三是骨端韧带本身受到过多的牵张及压应力(抵抗物体有压缩趋势的应力),从而形成反应性增生导致骨质增生。
综上可知,骨质疏松是正常骨骼的骨密度与骨质量下降;骨质增生是正常骨骼以外新产生的骨赘。此外,骨质疏松会导致微骨折、骨萎缩,加速关节退变,促进骨质增生的形成。也就是说,所有的原发性骨质疏松患者都存在不同程度的骨质增生。因此,骨质疏松和骨质增生是可同时发生的。【详细】
-
深圳一男子加油站拔油枪点燃后逃跑 警方已介入调查纵火人员已锁定
头条 21-12-17
-
这位感动千万抖音网友的河南“留虾女孩” 入选央视年度短片《2021看见笑容》
头条 21-12-17
-
泪目!95岁妈妈病床前亲吻74岁生病的女儿 网友:孩子不管多大都是妈妈的宝贝
头条 21-12-15
-
川妹子抽中50颗榴莲直呼吃不完!网友:可以共享你的负担吗?
头条 21-12-15
-
河南省政府发布2022年元旦放假通知
头条 21-12-15
-
濮阳市聚碳新材料产业联盟成立
头条 21-12-15
-
周口机场预计什么时候建好?都有到哪些城市的航线?官方回复来了
头条 21-12-15
-
预计明年超50家企业回归,瑞银称中概股H股上市将继续升温
头条 21-12-15
-
新乡发现一境外输入奥密克戎病例密接者,活动轨迹公布
头条 21-12-15
-
河南:中药配方颗粒不得在医疗机构以外销售
头条 21-12-15
-
中原环保完成发行5亿元超短融,利率2.95%
头条 21-12-15
-
南阳市政府将与中车四方所在新能源装备等领域开展深入合作
头条 21-12-15
-
郑州出台新措施:公租房可“掌上”缴租秒办理
头条 21-12-15
-
国家统计局:11月社会消费品零售总额增长3.9%
头条 21-12-15
-
中国11月规上工业增加值同比增长3.8%
头条 21-12-15
-
1207万!全年就业超额完成预期目标
头条 21-12-15
-
河南凯旺科技公开发行2396万股新股,获6321.47倍申购
头条 21-12-15
-
事关货币政策、房地产、全面注册制,一行两会划定明年工作重点
头条 21-12-15
-
隔夜欧美·12月15日
头条 21-12-15
-
多部委密集部署明年工作!三大看点值得关注
头条 21-12-15
-
立方风控鸟·早报(12月15日)
头条 21-12-15
-
医药巨头今日登陆科创板!高瓴重仓"陪伴",引入"绿鞋"机制
头条 21-12-15
-
皮海洲:临门一脚踏刹车!龙竹科技终止转板说明了什么
头条 21-12-15
-
立方风控鸟·晚报(12月14日)
头条 21-12-14
-
成渝地区双城经济圈建设2022年拟推进160个重大项目,投资约2万亿元
头条 21-12-14
-
总投资额超百亿!中建七局接连中标两个EPC总承包项目
头条 21-12-14
-
2022年部分地方债提前下达,财政提前发力稳经济
头条 21-12-14
-
信阳华信投资集团10亿元中票完成发行,利率3.70%
头条 21-12-14
-
新强联拟择机出售所持明阳智能股票
头条 21-12-14
-
洛阳新强联拟亿元入股山东拟IPO公司,持股4.50%
头条 21-12-14
-
焦作在这场推介会上现场签约28个项目,总投资240亿元
头条 21-12-14
-
河南7种轻微交通违法可免罚
头条 21-12-14
-
广州高校发现古墓考古专业出动!网友:这不巧了嘛!毕业论文自己找来了
头条 21-12-14
-
浙江乐清民警自曝37岁未婚救下轻生女子 网友:一定要最爱自己
头条 21-12-14
-
画面感太强!主人出差猫咪打开水龙头把家淹了 网友:当然是原谅它
头条 21-12-09
-
8岁双胞胎姐妹玩捉迷藏捡到20万摆地摊妈妈报警找失主 网友纷纷点赞
头条 21-12-08
-
女子9楼坠落紧紧抓住7楼防护窗所幸有惊无险!网友:不幸中的万幸啊
头条 21-12-07
-
江西一年级萌娃穿航天服走方阵 网友:可可爱爱的小小航天员
头条 21-12-06
-
女子精心养了半年的盆栽竟是塑料做的 网友:这是做的有多真
头条 21-11-30
-
河南郑州一女子怀上八胞胎!医生一句话说出罕见原因 全家又喜又忧
头条 21-11-26
-
央视新闻AI手语主播正式亮相!网友:专业!第一反应就想到了朱广权
头条 21-11-25
-
网信办:严防违法失德艺人“曲线复出” 营造积极健康向上的网络环境
头条 21-11-24
-
神奇!女子用砂锅煮绿豆粥自动吐皮 网友:这个锅好“懂事”
头条 21-11-23
-
湖南一怀孕老师晕倒学生们立刻化身“闪电侠”飞奔相救
头条 21-11-23
-
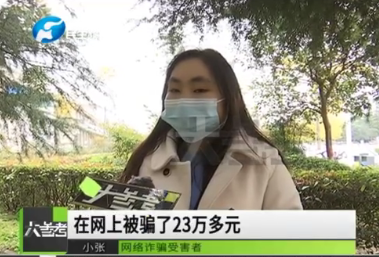
26岁癌症女孩刷单被骗23万救命钱 想挣外快结果救命钱打了水漂
头条 21-11-23
-
河南郑州六旬白发教授夜访男寝教微积分:都追到宿舍再学不会就对不起老师
头条 21-11-19
-
男子捡枪上交进门瞬间吓坏警察迅速拔枪警戒 网友:进门倒是说一声啊
头条 21-11-19
-
硬核!男子酒后执意开车被兄弟卸掉轮胎 网友:这才是真朋友啊!
头条 21-11-18
-
撒贝宁时隔4年回归主持今日说法 网友激动喊话:“爷青回”
头条 21-11-18
-
广州一流浪猫被五星级酒店收留凭实力找到长期饭票 每天吃米其林星级员工餐
头条 21-11-17
-
考研冲刺倒计时大学生拿灯管学习?消防员蜀黍顺着网线找来了!
头条 21-11-16
-
经商奇才!长春女子为南方人雪地代写6天赚300元 网友:雪起码得分三成
头条 21-11-16
-
实用又好看!陕西渭南村民在院墙上栽满仙人掌防盗 网友:真的很好看~
头条 21-11-15
-
果农“为国家做研究”捐橘子 网店老板找到了!老板:大家理性消费
头条 21-11-15
-
大乌龙!星空灯下男子捧花告白跪错人 网友:社死现场!
头条 21-11-15
- 修订后的《高等学校思想政治理论课建设标准2021-12-20
- 内地奥运健儿与澳门青少年运动员开展对话交2021-12-20
- 香港中联办声明:祝贺香港特区第七届立法会2021-12-20
- 今日起 石家庄市区小学生和幼儿上下学免费2021-12-20
- 江西南昌杀妻抛尸案二审维持死刑:被告人主2021-12-20
- 山东通报关于艺考考生违规携带手机网传试卷2021-12-20
- 战鼓催征练兵急——第81集团军某旅学习十九2021-12-20
- “十四五”县域普通高中发展提升行动计划 2021-12-20
- 《全国普通高校本科教育教学质量报告(20202021-12-20
- “中小学教师的负担也要真的减下来” 教师2021-12-20
- 郑济高铁郑濮段首个动力“心脏”送电 其他2021-12-20
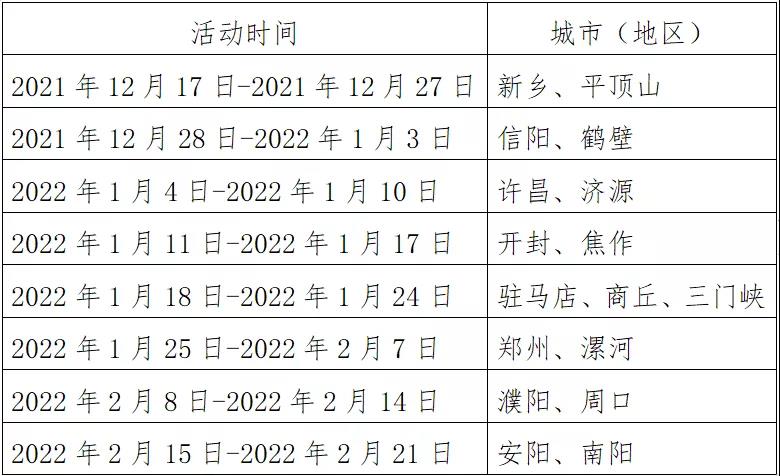
- 河南印发紧急通知 即日起至明年2月底开展2021-12-20
- 降温!暴雪!本周河南气温将出现今年入冬以2021-12-20
- 绿维文旅:土地开发与运营要点2021-12-20
- 颠覆级豪华改装登场,风行M7领爵款演绎豪华2021-12-20
- 借力清华大学课题研究 顾家家居与高校年轻2021-12-20
- 14万起售即豪华,进阶MPV世家焕新力作东风2021-12-20
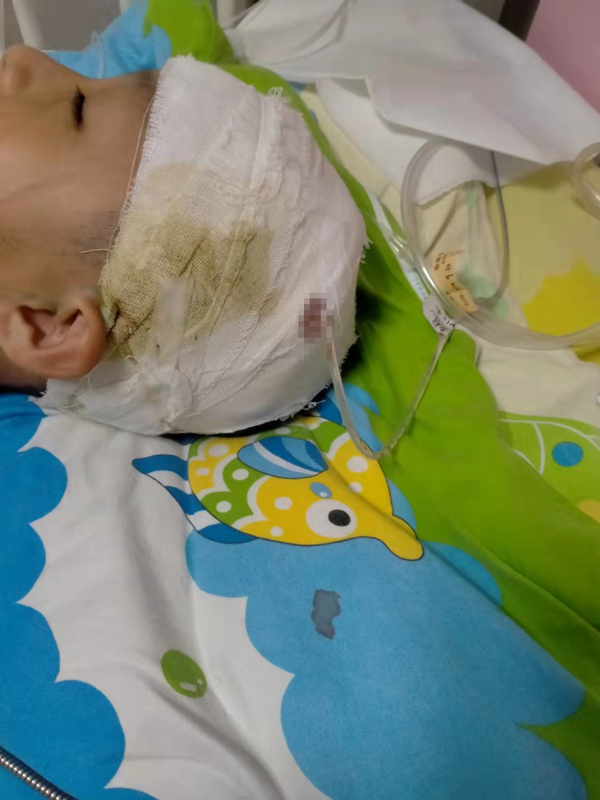
- 周口小学生被校长拍打头部后病发 校长是否2021-12-20
- 太揪心!山西孝义透水事故获救人员讲述被困2021-12-20
- 国家卫健委:昨日新增本土确诊病例37例,其2021-12-20
- 浙江省新增确诊病例12例,其中杭州市1例、2021-12-20
- 浙江昨日新增本土确诊病例10例 境外输入确2021-12-20
- 内蒙古昨日新增境外输入确诊病例7例2021-12-20
- 香港特区政府新闻公报:行政长官林郑月娥将2021-12-20
- 河南高纯石英砂提纯技术获突破 提纯二氧化2021-12-20
- 郑州一年内新增易货公司100多家 靠收服务2021-12-20
- 出山店水库移民安置工作通过国家验收 历时2021-12-20
- 鹤壁辛村遗址发现殷遗民贵族墓葬2021-12-20
- 河南省《通知》 确定175家企业为知识产权2021-12-20
- 河南出台《方案》 到2025年公民具备科学素2021-12-20